糖尿病肌少症與營養
糖尿病肌少症與營養

高齡人口逐年提升,台灣已於 2018 年邁入「高齡社會」,預估將於 2025 年進入「超高齡社會」,因此罹患慢性疾病及失能的人口比例亦逐漸增加。許多高齡者常因牙口咀嚼不易,大多不喜歡攝取富含蛋白質的肉類,常導致蛋白質攝取不足,加上運動量減少,肌肉萎縮的速度更快,便可能發生大家所關注的疾病 — 肌少症。
一般成年人的肌肉量約占身體重量的 40%,肌肉流失的速度會隨著年齡增長而變快,40歲後肌肉量每年會流失約 0.8%,肌力每年減少約 1.0-1.5%;而 75 歲後肌肉量更以每年約 1.5% 的速度加速流失,肌力則每年下降 2.5-4.0%,且流失的部位多為下肢肌肉群,這可能會影響到高齡者的身體功能表現。
研究指出肌少症亦與糖尿病有顯著的相關,而糖尿病患者罹患肌少症的風險是非糖尿病者的 3 倍,因為胰島素可將葡萄糖帶入細胞中進行代謝產能,並促進肌肉蛋白質的合成,而當胰島素阻抗性增加時,細胞無法正常產能供肌肉利用,造成肌肉合成減少,因此糖尿病患者更需注意肌少症的發生。
為了預防糖尿病肌少症的發生,應增加胰島素敏感性、減少肌肉量流失及加強肌力訓練,因此需有良好的血糖控制、適當的營養及運動。在營養攝取方面,建議維持適當的體重、足夠的熱量及蛋白質攝取、補充適量的維生素 D,以維持肌肉活動和提供代謝所需,以減少高齡者及糖尿病患者罹患肌少症的風險。
1. 足夠的熱量及適當的體位
缺乏熱量會使肌肉內的粒腺體能量代謝損傷,進而造成肌肉疲勞、虛弱與衰弱。高齡者若 BMI < 22 公斤/米平方 會增加罹患肌少症的風險,而 BMI > 30 公斤/米平方 則會因肥胖造成致病率以及致死率的增加,因此建議高齡者的 BMI 維持在 22-30 公斤/米平方較為適合,並依照其活動量狀況,建議其熱量需求為每公斤體重 25-35 大卡,以維持理想體重為原則。
另外,減重會容易伴隨肌肉的流失,所以在減重期間除了飲食調整及運動外,亦須密切監測肌肉量,以免造成肌少症的發生。
2. 適量的蛋白質
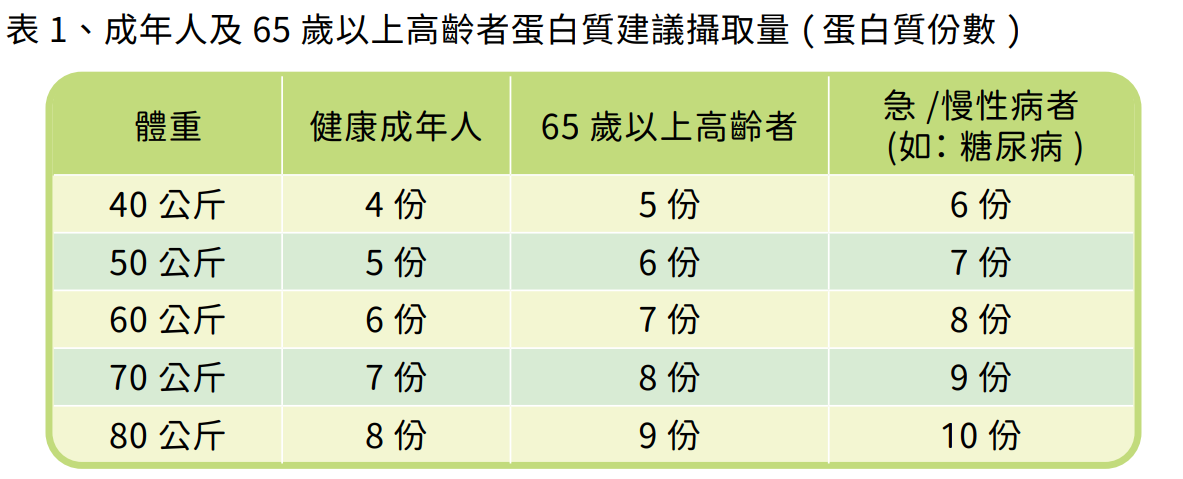
蛋白質的建議攝取量會因年齡、身體狀況及活動量而有所不同,健康成年人蛋白質建議量為 0.8-1.0 公克/公斤,而 65 歲以上高齡者建議蛋白質量為 1.0-1.2 公克/公斤,若同時合併急性或慢性疾病 (如:糖尿病) 則蛋白質建議量為 1.2-1.5 公克/公斤,因此不同體重所需的蛋白質攝取量亦有差異 (表 1),而腎臟病患者則需另外與營養師討論適當的蛋白質建議量。
研究建議將蛋白質攝取平均分配於三餐,且每餐需要有 30 公克的蛋白質,才能達到刺激肌肉合成蛋白質的作用。蛋白質食物建議可選擇高生理價的蛋白質 (豆魚蛋肉類),目前已知白胺酸是一種可以促進肌肉合成的必需胺基酸,以奶類、黃豆製品、牛肉、雞肉等為主。若是牙口咀嚼不易的高齡者,可選擇纖維較短、容易咀嚼的去刺魚類,或是蒸蛋、豆漿、豆腐及牛奶等,都是優質蛋白質的好選擇。
3. 適量的維生素 D
維生素 D 除了能夠調節體內鈣、磷平衡,研究發現血液維生素 D 含量較低與低肌肉量、低肌肉強度與較差的身體功能表現有關,且有較高的風險發展成肌少症。
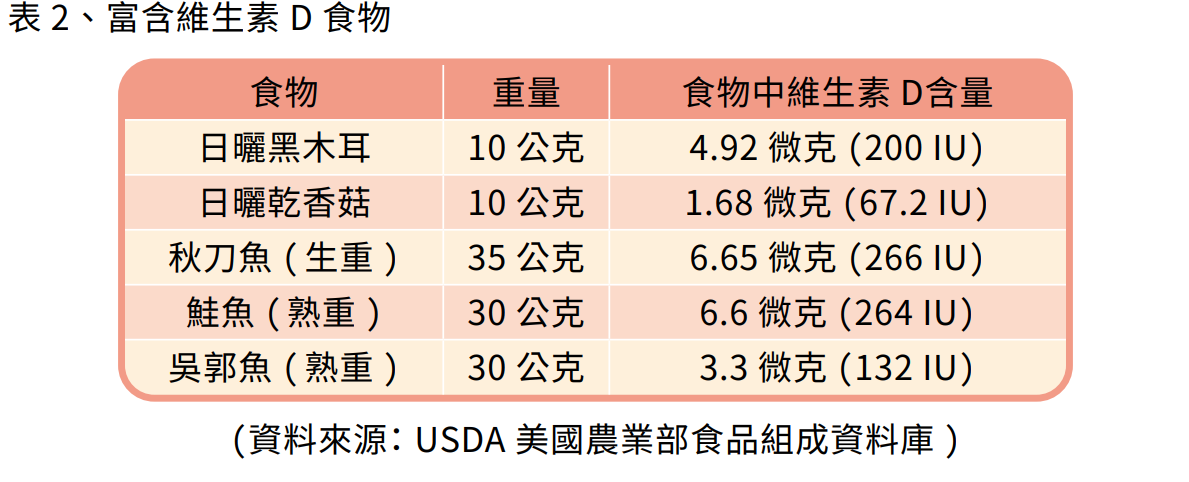
人體維生素 D 的主要來源為日照及富含維生素 D 的食物,建議戶外適度的日曬 (建議 10-15 分鐘/次) (盡量避開中午 11 點至下午 2 點日照強度大的時段);食物來源方面,可選擇富含維生素 D 的食物 (表 2) 或營養補充品。維生素 D 根據國人膳食營養素參考攝取量 (DRIs) 建議,≦ 50 歲每日攝取 10 微克,μg (400 IU),> 50 歲則為 15微克,μg (600 IU),而每日上限攝取量為 50微克, μg (2000 IU)。因此,補充適量的維生素 D 可改善肌肉功能,但若是血液維生素 D 濃度正常者 (≥ 30 鈉克/毫升) 補充維生素 D 則無效益。
《本文轉載自本會2021 No.2 糖尿病家族》
